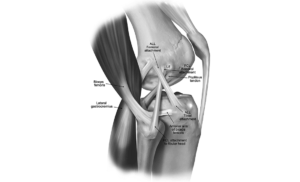
Le choix de la technique de greffe pour la reconstruction du ligament croisé antérieur (LCA) repose sur le profil du patient, ses attentes fonctionnelles et les données de la littérature scientifique. Les trois principales techniques en France sont la greffe des tendons ischio-jambiers (DIDT), du tendon rotulien (KJ) et du tendon quadricipital, chacune présentant avantages et inconvénients spécifiques [1–3].
1. Greffe DIDT (droit interne et demi-tendineux)
- Avantages :
- Suites opératoires moins douloureuses ;
- Risque faible de douleurs rotuliennes ;
- Cicatrices plus discrètes ;
- Récupération rapide.
- Inconvénients :
- Risque de diminution de la force de flexion ;
- Morbidité au niveau du site de prélèvement ;
- Taux de rerupture légèrement supérieur chez jeunes sportifs.
2. Greffe KJ (Kenneth-Jones : tendon rotulien)
Cette technique prélève le tiers central du tendon rotulien entre rotule et tibia, accompagné de deux blocs osseux.
- Avantages :
- Greffon solide et bien intégré (ostéo-tendineux) ;
- Moins de laxité résiduelle à long terme chez les sportifs ;
- Taux de rerupture légèrement plus faible.
- Inconvénients :
- Douleurs antérieures et risque de tendinopathie rotulienne ;
- Potentiel de raideur rotulienne ou d’arthrose fémoro-patellaire ;
- Cicatrice plus longue.
3. Greffe quadricipitale
Technique plus récente, indique le prélèvement de la portion superficielle du tendon quadricipital, parfois avec un fragment osseux rotulien.
- Avantages :
- Greffon large et solide ;
- Morbidité réduite au niveau du prélèvement ;
- Bon compromis chez les reruptures ou en cas d’antécédents de chirurgie.
- Inconvénients :
- Données à long terme limitées ;
- Récupération parfois plus lente de la force du quadriceps.
4. Greffe allogénique
Dans certains cas, on opte pour une greffe de donneur (allogreffe), permettant d’éviter tout prélèvement personnel.
- Avantages :
- Pas de douleur au site de prélèvement ;
- Convalescence plus simple.
- Inconvénients :
- Intégration plus lente ;
- Risque d’échec légèrement accru ;
- Usage rare en France, réservé à des indications particulières.
5. Éléments de choix selon les recommandations et la littérature
Le choix optimal dépend donc :
- De l’âge et du niveau sportif du patient ;
- De l’existence d’une chirurgie antérieure ou de lésions associées ;
- Des préférences du patient et du chirurgien.
Les grandes études cliniques ont montré que les résultats fonctionnels sont comparables entre DIDT et KJ pour la majorité des patients, avec un taux de satisfaction élevé à 2 ans, mais des nuances existent selon le profil et la nature des activités sportives.
Ce choix doit être individualisé en concertation avec le patient, le chirurgien et les objectifs fonctionnels attendus.
Références bibliographiques
- Sajovic M, Strazar K, Smrkolj V. The effect of graft choice on functional outcome in anterior cruciate ligament reconstruction: patellar tendon compared with hamstring tendon. A prospective randomized study with 5-year follow-up. Am J Sports Med. 2008 Aug;36(8):1434-42. PMID: 17431619.
- Sajovic M, Strazar K, Smrkolj V. The effect of graft choice on functional outcome in anterior cruciate ligament reconstruction: patellar tendon compared with hamstring tendon. A prospective randomized study with 5-year follow-up. J Bone Joint Surg Br. 2007 Mar;89(3):332-9. PMID: 17392320.
- Hammami M, Almutairi B, Ghayour IM, et al. Ligamentoplasty of the anterior cruciate ligament. Pan Afr Med J. 2020 May 3;36:266. PMCID: PMC7282616.
- Aoui M, Dahech F, Sahnoun N, et al. Anterior cruciate ligament reconstruction using Mac Intosh technique modified by Jaeger: a retrospective study of 80 cases. Pan Afr Med J. 2022 Sep 19;43:27. PMC9695691.
- Sasaki SU, Nonaka T, Nagai K, Kondo E, et al. An in vitro biomechanical comparison of anterior cruciate ligament reconstruction with bone-patellar tendon-bone graft between single and double bundle techniques. Clin Biomech (Bristol, Avon). 2008 Dec;23(10):1168-74. PMID: 18403060.
- Chambat P, Verdot FX. The evolution of ACL reconstruction over the last fifty years. Orthop Traumatol Surg Res. 2013 Jan;99(1 Suppl):S157-69. PMID: 23245401.